방사선치료를 받는 두경부암 환자에게 적용한 예방적 연하 재활 운동의 효과에 대한 체계적 문헌고찰
ⓒ 2024 Korean Academic Society of Rehabilitation Nursing http://www.kasren.or.kr
Abstract
This study aims to analyze the effects of prophylactic swallowing exercise (PSE) applied to head and neck cancer patients undergoing radiotherapy to utilize the characteristics of the interventions used in the research as a basis for application in clinical practice.
The systematic searches were conducted up to November 15, 2023, from four databases (PubMed, EM base, Cochrane, CINAHL). The included studies were assessed using the Revised Cochrane Risk-of-Bias tool, and we followed the Preferred Reporting Items Systematic Reviews and Meta-Analysis guidelines.
Seven randomized controlled trials meeting criteria were identified. These trials applied various interventions. Some studies demonstrated statistical significance in intake status, swallowing function status, videofluoroscopic swallow study and quality of life, but they could not specify the characteristics of the most effective intervention for the participant.
The prophylactic and individualized swallowing exercises are crucial. Strategies to increase compliance rates should be explored. Additionally, diverse research related to this topic should be conducted.
Keywords:
Head and neck neoplasms, Radiotherapy, Deglutition disorders, Swallowing therapy, Systematic review키워드:
두경부암, 방사선치료, 연하곤란, 연하운동, 체계적 문헌고찰서 론
1. 연구의 필요성
두경부암은 뇌와 안구에 발생하는 종양을 제외하고, 안면, 코, 부비동, 귀, 후두, 인두, 구강, 침샘 및 갑상선, 경부 림프절 등 발생하는 악성 종양을 일컫는다(Vokes, 2022). 두경부암은 질환 자체와 치료로 인해 안면 구조의 변화, 음성 또는 연하 기능이 변화되는 경우가 흔히 있으며, 여러 기능적, 신체적, 정신적 손상이 발생하여 환자들의 삶의 질이 매우 떨어진다(Kim, Cho, & Yoo, 2016; Kim et al., 2006).
두경부암 치료 과정에서 발생하는 합병증 중 연하장애는 50% 이상의 두경부암 생존자에게서 발생하며, 이는 점막염, 통증, 구강 건조증, 미각 저하, 구조적 협착 및 결손, 조직의 변성, 개구장애 등의 다양한 요인의 복합적 작용의 결과로 나타난다(Carmignani et al., 2018; Messing et al., 2017). 두경부암 환자에게 발생한 연하장애는 경관 영양 의존, 영양실조, 체중 감소, 흡인성 폐렴을 초래하며, 이는 삶의 질의 하락과 치료 순응도 저하에 영향을 미치고 예후와 생존률에도 악영향을 미친다(Denaro, Merlano, & Russi, 2013; Mortensen et al., 2015; Ohba et al., 2014;). 더불어 두경부암 환자들의 암의 진행과 관계없는 사망 중 흡인성 폐렴이 19%를 차지하였다는 연구결과가 보여주듯, 연하장애는 두경부암 환자들의 삶을 위협할 수 있는 위험한 합병증이므로 세심한 주의를 기울여야 함이 강조되었다(Seo, 2018; Szczesniak, Maclean, Zhang, Graham, & Cook, 2014).
최근 두경부암의 방사선치료가 장기의 구조를 보존할 수 있기 때문에 수술적 치료방법을 대신하여 주요 치료방법으로서 흔히 사용되고 있으나, 그 자체의 독성으로 인해 연하장애가 흔히 발생하며(Lim, 2017), 한 연구결과에 따르면 방사선치료를 받은 두경부암 환자 중 59%가 지속적인 연하장애를 경험했다고 하였다(Szczesniak et al., 2014). 방사선치료는 연하작용에 관여하는 여러 조직의 섬유화를 초래하고 근육 부종 및 지방 침윤을 유발하여 전반적인 연하 관련 조직의 이동성을 저하시킨다(Kots et al., 2012; Messing et al., 2017). 이로 인해 후두의 상승이 감소되며 폐쇄가 지연되고, 구강 근육의 힘이 저하되며, 연하과정과 호흡 기능의 협응이 저하되고, 인두의 수축이 저하되면서 효율적으로 음식물이 식도로 넘어가지 않고 기관으로 흡인되는 상황이 발생한다(Kots et al., 2012; Rosenthal, Lewin, & Eisbruch, 2006; Seo, 2018). 게다가 항암화학치료를 동시에 시행하는 경우에는 점막염, 구역, 피로 등의 합병증이 발생하여 연하장애에 악영향을 미칠 수 있다(Farhangfar et al., 2014; Trotti et al., 2003). 이에 여러 연구에서는 방사선치료 또는 동시화학방사선치료를 앞둔 두경부암 환자들에게 예방적으로 연하운동을 적용하는 것이 연하 관련 근육의 근력을 강화시키고 운동 정확성과 움직임 범위를 보존하여 추후에 발생하는 연하장애를 예방하는데 이득이 됨을 강조하고 있다(Kraaijenga et al., 2015; Rosenthal et al., 2006).
두경부암 치료 중에 발생한 연하장애에 대하여 적용하는 재활 운동법은 자세 교정술, 연하 운동 요법으로 구성된다(Jung & Jin, 2018). 자세 교정술은 구강에서 식도 입구까지 음식물이 도달하는 방향을 조정하는 방법을 통해 흡인을 예방하는 보상적 접근법으로, 턱 당겨 내리기, 환측으로 머리 돌리기, 건측으로 머리 기울이기, 머리 뒤로 젖히기, 두부 거상 운동(Shaker exercise) 등이 있다(Jung & Jin, 2018; Ko, 2023). 연하 운동 요법은 저하된 연하 관련 근육의 근력을 강화하고, 일련의 호흡과 삼킴을 조정하는 과정을 연습하여 흡인을 예방하는 교정적, 보상적 접근법으로, 성문위 연하법(Supraglottic swallow), 최대 성문위 연하법(Super supraglottic swallow), 노력형 연하법, 멘델슨 메뉴버(Mendelsohn maneuver)가 있다. 그밖에도 연하 관련 근육의 강화를 도모하는 교정적 접근법인 혀 저항 운동, 혀 유지 운동(Masako maneuver), 구강 가동 범위 운동 등을 적용할 수 있다(Jung & Jin, 2018; Ko, 2023). 다음의 운동법들은 특별한 도구가 필요하지 않으며, 전문가에게 수차례 교육을 받고 나면 대상자가 스스로 시간과 장소에 대한 큰 제약없이 시행할 수 있다는 장점이 있다.
최근 두경부암 치료 과정에서 발생하는 연하곤란에 대한 조기 중재와 적극적인 모니터링 중요성에 대해 강조되고 있음에도 불구하고(Loewen, Jeffery, Rieger, & Constantinescu, 2021), 환자와 의료진 모두의 인식 부족과 무관심 등의 이유로 인해 적극적인 예방적 중재의 접근성 낮은 것이 세계적으로 문제가 되고 있다(Messing et al., 2017; Mortensen et al., 2015; Ohba et al., 2014; Seo, 2018; Szczesniak et al., 2014). 이에 본 연구는 체계적 문헌고찰을 통해 예방적으로 시행한 연하 재활 운동이 방사선치료 또는 동시화학방사선치료를 받는 두경부암 환자들의 연하곤란에 미치는 긍정적인 영향을 분석함으로써, 두경부암 환자들을 대상으로 한 중재, 교육 및 연구에 이론적 근거를 제시하고자 한다.
2. 연구목적
본 연구는 국외에 발표된 학술논문 중에서 방사선치료 또는 동시화학방사선치료을 받는 두경부암 환자들에게 발생하는 연하곤란에 대해 적용한 예방적 연하 재활 운동의 효과를 연구한 실험 중재 논문을 분석하여 연구에서 적용한 예방적 연하 재활 운동의 특성을 파악하고, 중재를 적용하지 않은 대조군과 비교를 통해 중재의 효과를 분석하기 위함이다.
연구방법
1. 연구설계
본 연구는 방사선치료를 받는 두경부암 환자들에게 발생하는 연하곤란에 대한 예방적 연하 재활 운동의 효과에 대한 무작위 대조군 실험연구들을 분석한 체계적 문헌고찰 연구이다. 본 연구는 PRISMA 2020(Preferred Reporting Items for Systematic Review and Meta-analysis)의 체계적 문헌고찰 보고 지침을 준수하였다(Page et al., 2021).
2. 문헌검색
본 연구의 핵심질문은 PICOT-SD (Participants, Interventions, Comparisons, Outcomes, Timing, Study Design)의 기준에 따라 구체화하였다. 1) 연구대상은 방사선치료 또는 동시화학방사선치료를 받는 두경부암 환자, 2) 중재는 예방적 연하 재활 운동, 3) 비교대상은 별도의 연하 재활 운동 교육과 수행을 적용하지 않고 평상시의 관리를 받는 경우로 설정하였다. 4) 중재결과는 치료 후 연하 기능 측정 지표, 삶의 질 측정 지표로 측정 및 비교하였고, 5) 시점은 특정 기간을 제한하지 않았으며, 6) 연구 유형은 무작위 대조군 실험연구(Randomized Controlled Trial, RCT)만 포함하였다.
문헌검색은 풍부한 자료수집을 위하여 출간연도에 제한을 두지 않고 검색하였으며 2023년 11월 15일까지 게재된 연구를 대상으로 하였다. 국내 검색 엔진을 통해서는 주제에 합당한 문헌이 검색되지 않았고, 국외 검색 엔진은 PubMed, EM base, Cochrane, CINAHL을 이용하였다. 데이터베이스 검색에 사용된 MeSH 용어는 Head and Neck Neoplasms, Radiotherapy, Deglutition Disorders, Rehabilitation, Swallowing Therapy로, Emtree 용어는 Head and Neck Tumor, Radiotherapy, Swallowing, Dysphagia, Rehabilitation로 설정하였다. 검색의 세부적인 내용과 구체적인 방법은 연구자가 설정하였고, 연구자가 소속된 의료기관 부속 의학도서관 정보전문가에게 의뢰하여 검색이 수행되었다. 검색된 문헌들은 EndNote 20 프로그램을 통하여 중복 문헌이 제외되었고, 1차적 검토 과정으로 제목과 초록을 확인하였으며, 2차적 검토시에는 전문을 확인하여 선정기준과 배제기준에 따라 구별하였다.
3. 문헌 선정 및 제외
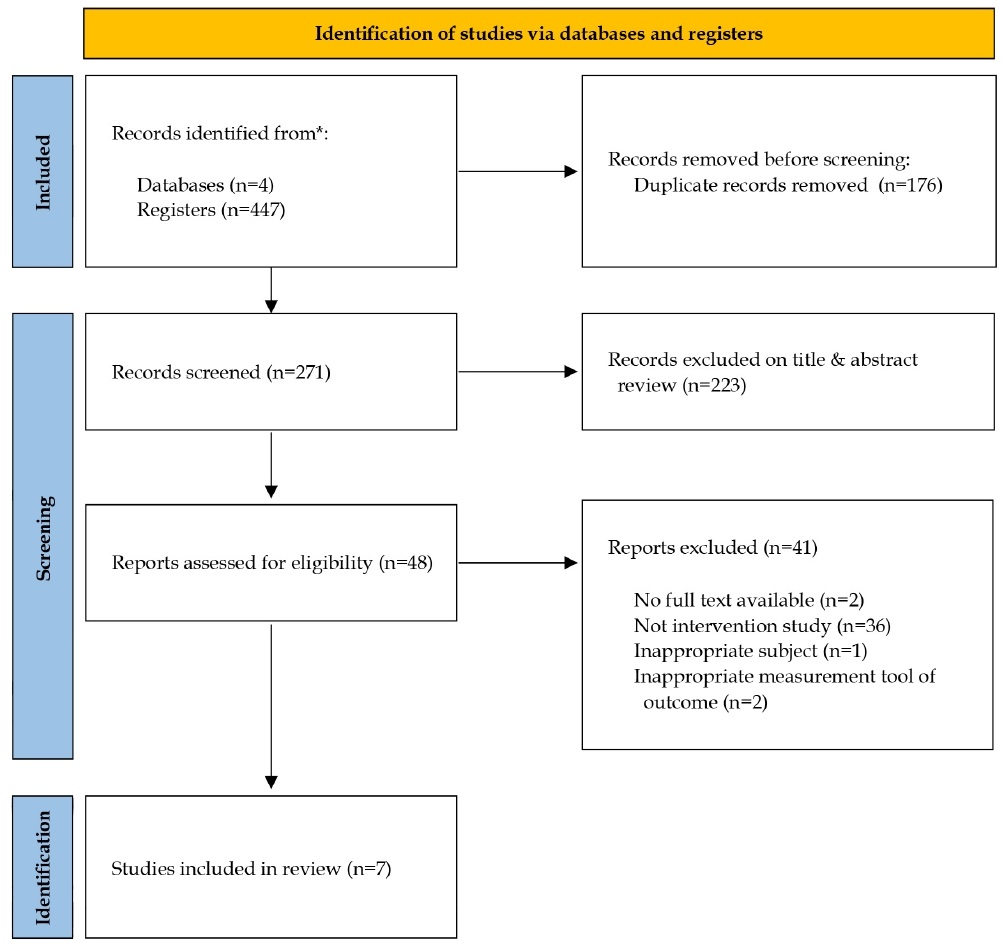
데이터베이스 검색을 통해 447편의 문헌이 조사되었고, PRISMA guideline에 따라 중복된 176편의 연구를 제외하여 남은 271편의 문헌을 검토하였다. 제목과 초록을 통한 1차 검토를 통해 223편의 연구를 제외하여 48편의 문헌이 남았고, 이 48편의 문헌은 전문 확인을 통한 2차 검토 과정을 거쳤다. 이 중 원본을 찾을 수 없는 학술지 초록 형식의 문헌 2편을 제외하였으며, 1편은 연구대상이 본 연구에서 다루고자 하는 기준에 합당하지 않아서 제외하였고, 연구의 결과 측정도구가 기준에 부합하지 않는 2편을 제외하였다. 36편은 연구설계가 선정기준에 합당하지 않아서 제외하였다(Figure 1).
문헌의 선정기준은 실험 설계가 무작위 대조군 실험연구인 논문, 학술지 논문, 한국어 또는 영어로 쓰여진 논문, 두경부암 환자를 대상으로 한 중재의 연하 기능 개선 및 삶의 질 향상 효과에 대해 서술한 논문이다. 배제기준은 연하 재활 운동의 종류 간의 효과를 비교한 논문, 경제적 의료 비용절감 효과를 비교한 논문, 연하 재활 교육의 전달 매체에 대해 비교한 논문, 신경근전기자극 치료와 연하 재활 치료를 병행한 효과를 비교한 논문, 수술에 대한 예방적 연하 재활 운동의 효과를 비교한 논문, 포스터 및 초록 형식의 발표 논문, 두경부암이 아닌 다른 질환에서의 연하 재활 치료의 효과를 다룬 논문, 단행본, 리뷰 형식의 논문이다.
4. 개별연구의 비뚤림 위험평가
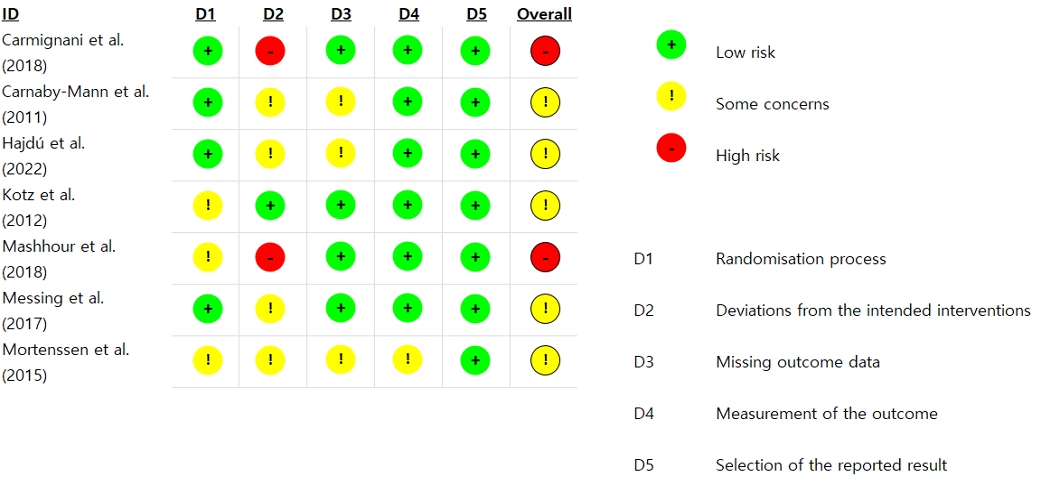
문헌들은 Revised Cochrane Risk-of-Bias tool (RoB 2)을 사용하여 비뚤림 위험평가가 수행되었다. RoB 2는 무작위 배정과정에서 발생하는 비뚤림(Bias arising from the randomization process), 의도된 중재에서 이탈로 발생하는 비뚤림(Bias due to deviations from intended intervention), 중재결과 자료의 결측으로 인한 비뚤림(Bias due to missing outcome data), 중재 결과 측정의 비뚤림(Bias in measurement of the outcome), 보고된 연구결과 선택의 비뚤림(Bias in selection of the reported result)의 5가지 영역으로 구성되어 있다. 각 영역을 구성하고 있는 질문들에 대해 ‘Yes’, ‘Probably yes’, ‘Probably no’, ‘No’, ‘No information’으로 평가하면, 최종 판단 알고리즘에 따라 ‘Low’, ‘Some concerns’, ‘High’로 판단할 수 있다(Sterne et al., 2019). 본 연구에서는 여러 제약으로 인하여 1명의 평가자가 단독으로 비뚤림 위험평가를 시행하였고, 주관적 요소의 영향을 완전히 배제하기 어렵다는 점을 염두에 두어 가능한 한 객관적인 판단을 통한 평가를 하였다.
연구결과
1. 선정된 문헌의 일반적 특성
최종으로 7편의 논문이 선정되었고, 각 논문의 출판 연도는 2011년부터 2022년 사이에 분포하였다. 7편 중 1편(Carnaby-Mann et al., 2011)은 세 집단을 대상으로 한 RCT 연구였고 나머지 6편은 두 집단의 중재 효과를 비교한 RCT 연구이다. 7편 중 미국에서 출판된 논문이 3편, 덴마크에서 출판된 논문이 2편, 이탈리아와 이집트에서 출판된 논문이 각 1편씩이었다(Table 1).
2. 중재의 특성
7편의 연구에서 모두 연하 재활 운동의 자가 훈련 교육 및 이행 확인을 위해 별도의 교육 세션에 참석을 하도록 하였다. 그 중 동시화학방사선치료 스케줄 시작 전에 미리 교육에 참석하도록 한 후 자료를 배부하여 연구 기간 동안 환자 스스로 자가 운동하도록 한 연구는 2편(Carmignani et al., 2018; Mashhour, Abdelkader, Abdelkader, El Hadary, & Hashem, 2018)이었다. 주 1회씩의 재활 운동 교육에 참석하도록 한 연구는 3편(Kotz et al., 2012; Messing et al., 2017; Mortensen et al., 2015)이고, 주 2회 이상의 교육에 참석하도록 한 연구는 2편(Carnaby-Mann, Crary, Schmalfuss, & Amdur, 2011; Hajdu, Wessel, Dalton, Eskildsen, & Johansen, 2022)이다(Table 1). Hajdu 등(2022)의 연구에서는 주 3회의 연하 재활 운동 교육에 더불어 주 2회의 점진적 저항 운동 교육에 참석하도록 하였고 환자 상태에 따라 개별화된 자가 연하 재활 운동을 교육하였다(Table 1).
연구마다 다소 다양한 빈도의 자가 연하 재활 운동이 적용되었다. Messing 등(2017)의 연구에서는 연구자가 정해준 운동의 구성을 하루에 2회 반복하도록 하였고, Mashhour 등(2018)의 연구에서는 하루에 깨어 있는 매시간마다 구성을 5~10회 반복하도록 하였다. Carmignani 등(2018)의 연구에서는 정해진 운동 구성을 10번 연습하는 것을 하루에 2번 반복하였고, 3편(Hajdu et al., 2022; Kotz et al., 2012; Mortensen et al., 2015)에서는 10회 반복하는 세트를 하루에 3회 수행하도록 하였으며, Carnaby-Mann 등(2011)의 연구에서는 10회 반복되는 운동 구성을 하루에 4회 수행하도록 하였다(Table 1).
7편 모두 대상자의 자가 재활 운동 수행 여부에 대하여 확인하는 절차를 명시하였다. 자가 일지를 작성하도록 한 연구는 6편(Carmignani et al., 2018; Carnaby-Mann et al., 2011; Hajdu et al., 2022; Kotz et al., 2012; Messing et al., 2017; Mortensen et al., 2015)이었고, 3편(Carnaby-Mann et al., 2011; Hajdu et al., 2022; Mashhour et al., 2018)의 연구에서는 연구 책임자가 대상자에게 전화 통화를 통해 대상자의 상태와 재활 운동 수행을 확인하였다(Table 1).
2편(Carnaby-Mann et al., 2011; Messing et al., 2017) 연구에서는 턱의 관절 가동 범위 운동에 도움을 주는 기구(Therabite Jaw Motion Rehabilitation System)를 활용하였고, Hajdu 등(2022)의 연구에서는 점진적 저항 운동 교육 세션이 추가되었다(Table 2).
3. 결과 지표 및 중재 효과
7편 중 3편(Hajdu et al., 2022; Kotz et al., 2012; Messing et al., 2017)의 연구에서는 대상자의 섭식 상태에 대하여 경관 영양 의존 및 섭식 가능한 음식 형태에 대해 점수로 평가한 지표인 Functional Oral Intake Scale을 통하여 평가하였고, Kotz 등(2012)의 연구에서 실험군이 대조군에 비하여 통계적으로 유의미하게 섭식 상태에 제한이 적었다.
연하 기능 상태와 그 심각도를 측정하여 비교한 연구는 3편(Carnaby-Mann et al., 2011; Mashhour et al., 2018; Mortensen et al., 2015)이며 측정 지표는 각각 Swallowing function measured using the Mann Assessment of Swallowing Ability, Sydney Swallow Questionnaire, The DAHANCA morbidity scoring system for dysphagia 로 측정하였다. 측정도구는 모두 다르지만 세 도구 모두 연하장애 증상의 심각도에 대한 문항으로 이루어진 설문지이며 대상자가 스스로 설문지를 작성하거나 연구자가 대상자에게 질문하는 방식을 통해 자료를 수집하였다. 이 중 2편(Carnaby-Mann et al., 2011; Mashhour et al., 2018)의 연구에서 실험군이 대조군에 비하여 통계적으로 유의미하게 연하 기능이 보존되었음이 확인되었다.
바륨 연하 조영 검사는 대상자에게 바륨을 삼키도록 하고 그 과정을 방사선 영상으로 촬영하여 연하장애 심각도를 측정하는 검사로, 연하 기능 평가시 보편적으로 활용하는 검사이다. 7편의 연구 중 3편(Carnaby-Mann et al., 2011; Messing et al., 2017; Mortensen et al., 2015)의 연구에서 활용하였으며, Messing 등(2017)의 연구에서 통계적으로 유의미한 결과가 확인되었다.
연구자가 내시경을 통하여 연하 과정을 직접 관찰하는 방법으로, 7편의 연구 중 Hajdu 등(2022)의 연구에서 비교 도구로 활용하였으나, 통계적으로 유의미한 차이가 나타나지 않았다.
대상자들의 삶의 질에 대하여 4편(Carmignani et al., 2018; Hajdu et al., 2022; Messing et al., 2017; Mortensen et al., 2015)의 연구에서 확인하였는데, 이 중 Carmignani 등(2018)의 연구에서는 Dysphagia Handicap Index (DHI), M. D. Anderson Dysphagia Inventory (MDADI)의 2가지의 도구를 통하여 대상자들의 삶의 질을 평가하여 비교하였고, 2편(Messing et al., 2017; Mortensen et al., 2015)의 연구에서는 The European Organization for Research and Treatment of Cancer Quality of Life Questionnaire C30 (EORTC QLQ-C30), The European Organization for Research and Treatment of Cancer Head and Neck Cancer Quality of Life module (EORTC QLQ-H&N35)를 이용하였으며, Hajdu 등(2022)의 연구에서는 EORTC QLQ-C30, EORTC QLQ-H& N35, MDADI를 사용하였다. 4편의 연구 중 2편(Carmignani et al., 2018; Hajdu et al., 2022)의 연구에서 통계적으로 유의미한 삶의 질의 차이가 확인되었다.
4. 문헌의 질 평가 결과
총 7편의 연구에서 ‘무작위 배정과정에서 발생하는 비뚤림’과 ‘중재결과 자료의 결측으로 인한 비뚤림’은 4편에서 위험이 낮았고, ‘의도된 중재에서 이탈로 발생하는 비뚤림’은 1편에서 위험이 낮았다. ‘중재결과 측정의 비뚤림’은 6편에서 위험이 낮았으며 ‘보고된 연구결과 선택의 비뚤림’은 7편 모두에서 비뚤림 발생 위험이 낮았다. 전반적인 연구의 질은 7편 중 2편에서 비뚤림 발생 위험이 높게 평가되었고, 나머지 5편에서는 일부 우려된다고 평가되었다(Figure 2).
논 의
본 연구는 일련의 기준에 따른 검색 과정을 통하여 7편의 문헌을 선정하고 질평가를 수행했으며, 방사선치료를 받는 두경부암 환자에게 적용한 예방적 연하 재활 운동의 효과에 대하여 요약 및 제시하였다. 그 과정에서 각 연구에서 적용된 중재의 특성을 확인, 분석하였는데, 효과의 차이를 명확하게 규명할만한 예방적 연하 재활 운동의 특성을 특정짓지 못하였다. 이는 두경부암 환자의 연하장애에 대한 다수의 중재 연구들을 사전 재활의 개념을 통해 분석한 Loewen 등(2021)의 논문에서 언급한 바와 같다. 이에 두경부암은 종양의 위치나 진행 정도에 따라 연하곤란의 원인과 정도의 차이가 있을 수 있다는 점을 고려해 환자 개개인의 상태에 따른 연하 재활 프로세스를 적용해야 할 것으로 생각된다. 또한 환자에게 피로감을 주지 않는 범위에서 최선의 효과를 낼 수 있는 중재 적용 기간에 대해 고민하고 적용하여야 할 것이다.
두경부암 환자를 대상으로 한 자가 예방적 연하 재활 운동의 준수율은 그 중재가 효과를 발현하도록 하는데 매우 중요한 역할을 하는 것으로 인식되어 왔다. 방사선치료를 받는 두경부암 환자에게 시행한 자가 연하 및 발성 운동의 준수도 저하 요인을 분석한 Cnossen 등(2016)의 연구에 따르면, 자가 운동의 준수 정도를 확인하기 위해 매주 한 번씩 10분 동안 전화 통화를 통해 상담을 시행하였고 자가 일지를 작성하도록 하였음에도, 방사선치료 시작시점을 기준으로 6주 경과시의 자가 운동 준수율은 70%였지만, 12주가 경과하자 준수율이 38%로 떨어졌으며 수행 수준도 급격히 감소하였다. 본 연구에서 다룬 7편의 논문에서도 대상자들이 교육받은 연하 재활 운동을 적절히 준수하고 있는지에 대해 자가일지 작성, 전화통화, 대면 등의 방법을 통하여 확인하였다. 그 중 Mortensen 등(2015)의 연구에서는 대상자에게 매주 교육 세션에 참가하도록 하고 자가 일지를 작성하도록 하였음에도 방사선치료 시작으로부터 5주차에 확인한 자가 운동 준수율이 53%로 확인되었다. 이는 시간이 경과함에 따라 발생하는 치료 독성으로 인한 당연한 변화인 것으로 생각될 수는 있으나, 추후 진행되는 연구에서는 치료 독성의 발현에도 불구하고 자가 운동의 준수도를 높일 수 있는 방안을 모색하여야 한다. 두경부암의 방사선치료는 주로 5~7주간, 주 5일 동안 시행되며 치료를 받는 동안 환자가 병원에 자주 방문할 것이므로 연구자는 환자의 상태를 자주 살필 수 있다. 추후에 임상에 적용되거나 관련 주제로 연구가 진행될 경우에는 자주 대면하여 대상자의 전반적 상태, 연하 기능 상태 및 자가 연하 재활 운동의 준수 여부를 확인하여야 할 것이다.
본 연구의 제한점은 다룬 연구들의 대상자 수가 12명에서부터 200명 이상에 이르기까지 다소 일관적이지 않으며 연구설계 또한 각 연구마다 상이하게 구성되었다. 게다가 연구 진행시에 사용한 도구가 다양하여 본 연구에서 다룬 논문들이 밝힌 효과에 대하여 통합된 분석을 시행하는 데 제한이 있었다. 또한 발행 연도에 제한을 두지 않고 검색하였음에도 문헌 선정기준에 합당하는 연구의 수가 적다는 점도 한계점이라고 할 수 있다. 특히, 본 연구를 진행하는 과정에서 살폈던 연구 중 우리나라에서 본 연구와 관련된 주제를 바탕으로 시행된 실험연구는 단 한 편도 찾지 못하였을 만큼 아직 국내에서는 관심이 적은 분야이며, 본 연구에서 다룬 중재가 적극적으로 적용 가능한지에 대한 근거나 지침이 구체적으로 수립되어 있지는 않은 상태이다. 이에 추후 큰 표본을 대상으로 가장 대표성을 띄는 도구를 이용한 연구가 진행되어야 하며, 예방적 연하 재활 운동의 최적의 효과를 도출하기 위한 적용 시기, 방법, 기간 등을 규명할 수 있는 다양한 형태의 연구가 진행되어야 할 것이다.
두경부암 환자의 연하장애에 대한 다양한 과의 의사, 간호사, 음성언어치료사, 작업치료사, 재활치료사, 영양사 등의 협동을 통한 다학제적 접근의 중요성이 강조되고 있다(Jung & Jin, 2018; Seo, 2018). 중재 제공자는 대상자의 치료과정 전반에 대한 이해를 바탕으로 해부학적, 병태생리학적인 지식을 통한 접근을 하여야 하며, 면밀한 병력 청취부터 섭식 상태에 대한 주관적, 객관적 평가 모두를 시행하여야 하고, 수집한 모든 정보를 복합적으로 이해하여야 한다(Kim, 2018). 그러므로 환자의 증상을 자세히 관찰하며, 다양한 직군 사이에서의 중재자로서의 역할을 수행하고, 환자와 보호자에게 교육을 제공하는 교육 제공자로서의 간호사의 역할이 커져야 할 것이다. 그러나 관련 분야에서 활동 중인 간호사는 매우 적고, 대상자 군이 접하기 쉽지 않기 때문에 간호계에서의 관심도는 다소 떨어지는 것으로 보이며, 관련 연구도 활발히 진행되지 못하고 있는 실정이다. 이에 이 분야의 전문성을 갖춘 간호 전문 인력을 양성하여 유기적인 치료 과정이 제공될 수 있도록 하여야 한다.
결론 및 제언
본 연구는 방사선치료를 받는 두경부암 환자들에게 적용된 예방적 연하 재활 운동의 효과에 대한 연구를 일련의 검색 과정을 거쳐 7편의 연구를 분석한 체계적 문헌 고찰이다. 선정된 문헌들에서는 여러 비뚤림 위험이 존재함을 인정하면서도, 방사선치료 전부터 혹은 방사선치료로 인한 연하곤란이 발생하기 전부터 시행한 예방적 삼킴 재활 운동은 두경부암 환자들의 삼킴 기능 및 삶의 질이 향상시켰음을 밝혔다.
다만, 분석한 대부분의 연구에서 공통적으로 표본의 수가 적다는 점과 방사선치료 과정에서 연구참여를 중도 포기하는 경우가 많았다는 점을 문제점으로 꼽았다. 이 때문에 여러 지표에서 중재의 긍정적인 효과가 관찰되었으나 통계적 유의미성을 입증하기가 어려운 경우가 발생하였으며 전반적인 연구결과에 영향을 미쳤다. 게다가 대부분의 연구에서는 자가 연하 재활 운동의 준수율이 떨어지는 것이 연구결과에 영향을 미칠 수 있는 큰 문제점 중 하나로 꼽았는데, 이에 대해 자가 운동 준수율을 높이기 위한 방안을 모색하여야 할 것이다. 추후에는 예방적 삼킴 운동의 효과를 확인하기 위해서 더 많은 수의 표본을 바탕으로 한 후속 연구가 진행되어야 할 것이고, 앞으로 진행되는 연구에서는 자가 운동 준수율을 높이고 대상자의 효능감을 향상시킬만한 매체의 개발이 필요함을 제언한다. 그리고 치료 과정에 환자 상태를 자주 확인하여서 환자 상태에 맞는 연하 재활 운동을 적용하여야 하고, 자가 연하 재활 운동을 잘 수행할 수 있도록 하는 다각적 중재가 뒷받침되어야 할 것이다.
마지막으로, 두경부암의 치료과정 전반에 있어서 관련 경험과 지식을 갖춘 간호사의 역할이 중요하지만 현재 이 분야에서 활동 중인 간호사는 적은 실정이다. 이에 두경부암 환자의 삶의 질의 향상을 위해 질병의 치료 과정을 총체적으로 관리할 전문 인력과 시스템을 갖추어야 할 필요가 있음을 제언한다. 또한, 현재 두경부암 환자 간호에 종사하고 있는 간호사들도 환자들의 연하장애에 대한 관심을 기울이고, 관련 분야에 대한 다양한 연구가 시행되어야 함을 제언한다.
References
-
Carmignani, I., Locatello, L. G., Desideri, I., Bonomo, P., Olmetto, E., Livi, L., et al. (2018). Analysis of dysphagia in advanced-stage head-and-neck cancer patients: Impact on quality of life and development of a preventive swallowing treatment. European Archives of Oto-rhino-laryngology, 275(8), 2159-2167.
[https://doi.org/10.1007/s00405-018-5054-9]

-
Carnaby-Mann, G., Crary, M. A., Schmalfuss, I., & Amdur, R. (2012). "Pharyngocise": Randomized controlled trial of preventative exercises to maintain muscle structure and swallowing function during head-and-neck chemoradiotherapy. International Journal of Radiation Oncology, Biology, Physics, 83(1), 210-219.
[https://doi.org/10.1016/j.ijrobp.2011.06.1954]

-
Cnossen, I. C., van Uden-Kraan, C. F., Witte, B. I., Aalders, Y. J., de Goede, C. J. T., de Bree, R., et al. (2017). Prophylactic exercises among head and neck cancer patients during and after swallowing sparing intensity modulated radiation: Adherence and exercise performance levels of a 12-week guided home-based program. European Archives of Oto-rhino-laryngology, 274(2), 1129-1138.
[https://doi.org/10.1007/s00405-016-4367-9]

-
Denaro, N., Merlano, M. C., & Russi, E. G. (2013). Dysphagia in head and neck cancer patients: Pretreatment evaluation, predictive factors, and assessment during radio-chemotherapy, recommendations. Clinical and Experimental Otorhinolaryngology, 6(3), 117-126.
[https://doi.org/10.3342/ceo.2013.6.3.117]

-
Farhangfar, A., Makarewicz, M., Ghosh, S., Jha, N., Scrimger, R., Gramlich, L., et al. (2014). Nutrition impact symptoms in a population cohort of head and neck cancer patients: Multivariate regression analysis of symptoms on oral intake, weight loss and survival. Oral Oncology, 50, 877-883.
[https://doi.org/10.1016/j.oraloncology.2014.06.009]

-
Hajdu, S. F., Wessel, I., Dalton, S. O., Eskildsen, S. J., & Johansen, C.(2022). Swallowing exercise during head and neck cancer treatment: Results of a randomized trial. Dysphagia, 37(4), 749-762.
[https://doi.org/10.1007/s00455-021-10320-5]

-
Jung, Y. H., & Jin, Y. J. (2018). Multidimensional rehabilitation in patients with aspiration following head and neck cancer treatment. Journal of the Korean Society of Laryngology, Phoniatrics and Logopedics, 29(1), 5-8.
[https://doi.org/10.22469/jkslp.2018.29.1.5]

-
Kim, H. J., Cho, O. H., & Yoo, Y. S. (2016). Symptom severity according to the presence of depressive and anxiety symptoms among patients with head and neck cancer. Korean Journal of Adult Nursing, 28(2), 148-155.
[https://doi.org/10.7475/kjan.2016.28.2.148]

-
Kim, J. H. (2018). Peri-treatment evaluation of swallowing in head and neck cancer patients, Journal of the Korean Society of Laryngology, Phoniatrics and Logopedics, 29(1), 14-18.
[https://doi.org/10.22469/jkslp.2018.29.1.14]

- Kim, K. H., Choi, H. L., Lee, Y. S., Jo, H. J., Lee, S. Y., & Lee, S. M. (2006). The factors influencing quality of life of head and neck cancer patients after surgery. Clinical Nursing Research, 12(2), 41-51.
-
Ko, S. H. (2023). Behavioral interventions in otolaryngologic diseases with oropharyngeal dysphagia: A narrative review. Journal of the Korean Society of Laryngology, Phoniatrics and Logopedics, 34(1), 1-6.
[https://doi.org/10.22469/jkslp.2023.34.1.1]

-
Kotz, T., Federman, A. D., Kao, J., Milman, L., Packer, S., Lopez-Prieto, C., et al. (2012). Prophylactic swallowing exercises in patients with head and neck cancer undergoing chemoradiation: A randomized trial. Archives of Otolaryngology-Head & Neck Surgery, 138(4), 376-382.
[https://doi.org/10.1001/archoto.2012.187]

-
Kraaijenga, S. A. C., van der Molen, L., Jacobi, I., Hamming-Vrieze, O., Hilgers, F. J. M., & van den Brekel, M. W. M. (2015). Prospective clinical study on long-term swallowing function and voice quality in advanced head and neck cancer patients treated with concurrent chemoradiotherapy and preventive swallowing exercises. European Archives of Oto-rhino-laryngology, 272(11), 3521-3531.
[https://doi.org/10.1007/s00405-014-3379-6]

-
Lee, S. N. (2019). A review on the measurement variables of nursing research for patients with head and neck cancer in Korea. Journal of Korean Biological Nursing Science, 21(3), 161-168.
[https://doi.org/10.7586/jkbns.2019.21.3.161]

-
Lim, J. H. (2009). Conservative treatment of dysphagia. Brain & Neurorehabilitation, 2(2), 108-112.
[https://doi.org/10.12786/bn.2009.2.2.108]

-
Lim, Y. S. (2017). Radiation induced dysphagia. Journal of the Korean Dysphagia Society, 7(1), 13-18.
[https://doi.org/10.34160/jkds.2017.7.1.003]

-
Loewen, I., Jeffery, C. C., Rieger, J., & Constantinescu, G. (2021). Prehabilitation in head and neck cancer patients: A literature review. Journal of Otolaryngology - Head and Neck Surgery, 50(1).
[https://doi.org/10.1186/s40463-020-00486-7]

-
Mashhour, K., Abdelkader, R., Abdelkader, L., El Hadary, S., & Hashem, W. (2018). Swallowing exercises: Will they really help head and neck cancer patients? Asian Pacific Journal of Cancer Prevention, 19(3), 797-801.
[https://doi.org/10.22034/APJCP.2018.19.3.797]

-
Messing, B. P., Ward, E. C., Lazarus, C. L., Kim, M., Zhou, X., Silinonte, J., et al.(2017). Prophylactic swallow therapy for patients with head and neck cancer undergoing chemoradiotherapy: A randomized trial. Dysphagia, 32(4), 487-500.
[https://doi.org/10.1007/s00455-017-9790-6]

-
Mortensen, H. R., Jensen, K., Aksglæde, K., Lambertsen, K., Eriksen, E., & Grau, C. (2015). Prophylactic swallowing exercises in head and neck cancer radiotherapy. Dysphagia, 30(3), 304-314.
[https://doi.org/10.1007/s00455-015-9600-y]

-
Ohba, S., Yokoyama, J., Kojima, M., Fujimaki, M., Anzai, T., Komatsu, H., et al. (2016). Significant preservation of swallowing function in chemoradiotherapy for advanced head and neck cancer by prophylactic swallowing exercise. Head & Neck, 38(4), 517-521.
[https://doi.org/10.1002/hed.23913]

-
Page, M. J., McKenzie, J. E., Bossuyt, P. M., Boutron, I., Hoffmann, T. C., Mulrow, C. D., et al. (2021). The PRISMA 2020 statement: An updated guideline for reporting systematic reviews. BMJ, 372, Article n71.
[https://doi.org/10.1136/bmj.n71]

-
Rosenthal, D. I., Lewin, J. S., & Eisbruch, A. (2006). Prevention and treatment of dysphagia and aspiration after chemoradiation for head and neck cancer. Journal of Clinical Oncology, 24(17), 2636-2643.
[https://doi.org/10.1200/JCO.2006.06.0079]

-
Seo, H. G. (2018). Medical management for radiation-induced dysphagia. Journal of the Korean Dysphagia Society, 8(2), 82-86.
[https://doi.org/10.34160/jkds.2018.8.2.004]

-
Sterne, J. A. C., Savovic, J., Page, M. J., Elbers, R. G., Blencowe, N. S., Boutron, I., et al. (2019). RoB 2: A revised tool for assessing risk of bias in randomised trials. BMJ, 366, Article l4898.
[https://doi.org/10.1136/bmj.l4898]

-
Szczesniak, M. M., Maclean, J., Zhang, T., Graham, P. H., & Cook, I. J. (2014). Persistent dysphagia after head and neck radiotherapy: A common and under-reported complication with significant effect on non-cancer-related mortality. Clinical Oncology, 26(11), 697-703.
[https://doi.org/10.1016/j.clon.2014.08.009]

-
Trotti, A., Bellm, L. A., Epstein, J. B., Frame, D., Fuchs, H. J., Gwede, C. K., et al. (2003). Mucositis incidence, severity and associated outcomes in patients with head and neck cancer receiving radiotherapy with or without chemotherapy: A systematic literature review. Radiotherapy and Oncology, 66(3), 253-262.
[https://doi.org/10.1016/S0167-8140(02)00404-8]

- Vokes, E. E. (2022). Head and Neck Cancer. In J. Loscalzo, A. Fauci, D. Kasper, S. Hauser, D. Longo, & J. L. Jameson (Eds.), Harrison's principles of internal medicine, 21e. New York: McGraw-Hill Education.